ANESTESIA LOCAL EN EL MANEJO DE LA VÍA AÉREA DIFÍCIL
por M. L. Mariscal, M. L. Pindado, M. Caro
1. INTRODUCCIÓN
El objetivo final de la anestesia local de la vía aérea es permitir una intubación oro o nasotraqueal despierto, en aquellos pacientes que conozcamos o sospechemos que presentan una vía aérea difícil[1] (dificultad para la ventilación y/o intubación).
En la última década, el 30% de los accidentes anestésicos son debidos a problemas en la vía aérea. De ellos, el 60%se producen por una ventilación inadecuada, el 20% por dificultad ó imposibilidad de intubación traqueal y el 20%restante por una intubación esofágica. Las consecuencias de estos acontecimientos son trascendentales, ya que el 75% de los casos terminan en daño cerebral por hipoxia y/o muerte.
Por ello, los anestesiólogos debemos aprender técnicas de intubación alternativas y desarrollar protocolos y algoritmos diagnósticos y terapéuticos para pacientes con intubación difícil.
El manejo de la vía aérea difícil ha evolucionado mucho en los últimos años. En el momento actual el anestesiólogo actualmente dispone de técnicas alternativas a la laringoscopia, que hacen que, ante una intubación difícil, no deba obstinarse en ella si fracasa, sino que deberá utilizar dichas alternativas. De este modo disminuirá la posibilidad de traumatizar la vía aérea y se evitará una situación dramática de peor solución y más estresante para el paciente y el personal sanitario.
En el año 1993 y posteriormente en el 2003, la ASA (Sociedad Americana de Anestesiología[3,4]) ha definido los términos habitualmente utilizados para diferenciar las posibles situaciones clínicas que se pueden presentar para el manejo de la vía aérea.
Vía aérea difícil:
Es la situación clínica en la que un anestesiólogo entrenado convencionalmente tiene dificultad para ventilar con mascarilla facial, dificultad para la intubación traqueal ó ambas. El fallo de la intubación más el fallo de la ventilación se produce en el 0,01%. Es la situación más dramática que se puede producir.
Dificultad de intubación endotraqueal:
La ASA define este término como la colocación apropiada de un tubo endotraqueal con la laringoscopia convencional que requiera más de tres intentos y/ó más de 10 minutos.
Otra definición de intubación difícil es cuando un anestesiólogo experimentado usando laringoscopia directa requiere:
- Más de dos intentos con una misma pala; tres intentos en caso de cirugía de urgencia.
- Un cambio de pala ó una ayuda para realizar la laringoscopia como una guía.
- El uso de un dispositivo ó técnica alternativa a la intubación por laringoscopia.
Esta definición es independiente del tiempo y el número de intentos y quizás se acerque más a la realidad clínica.
Incidencia de la vía aérea difícil:
- Laringoscopia difícil: 10%.
- Intubación difícil: 1%.
- Fallo de intubación: 0,05%.
- Fallo de ventilación: 0,01-0,03%.
Actualmente, siguiendo los algoritmos internacionales principales de manejo de la vía aérea difícil, tanto el americano[3] (ASA 2003) como el inglés ( DAS[4]: Difficult airway manegement 2004), cuando nos encontramos con una intubación difícil debemos pensar en oxigenar, ventilar y causar el mínimo daño a la vía aérea del paciente y, si es necesario, despertar al paciente y posponer la cirugía para realizar la intubación con el paciente despierto en condiciones de mayor seguridad.
Con el paciente despierto se podría utilizar cualquier dispositivo de vía aérea, siempre que realicemos una adecuada anestesia local de todas las estructuras por las que pasará el dispositivo y una sedación suficiente para que el paciente lo tolere.
Podríamos utilizar laringoscopio convencional, mascarillas laringeas, videolaringoscopios, fibroscopios rígido y flexible. De todos ellos el que más se utiliza y tenemos más experiencia es el fibroscopio flexible[12]. (Fig.1)
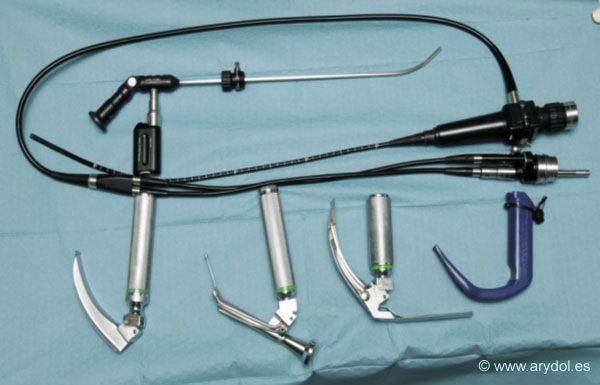
Fig. 1
Dispositivos de vía aérea difícil
2. TÉCNICAS DE ANESTESIA LOCAL
Para poder realizar la intubación con el paciente despierto precisamos una adecuada anestesia local de todas las zonas por donde vamos a introducir el fibroscopio.
2.1. ANESTÉSICOS LOCALES Y VASOCONSTRICTORES
2.1.1 Los ANESTÉSICOS LOCALES más utilizados en nuestra práctica clínica son:
Cocaina
Es un derivado éster y el único anestésico local con propiedades vasoconstrictoras, ya que impide la recaptación de las catecolamínas por las terminaciones nerviosas adrenérgicas, aumentando sus niveles en sangre y produciendo vasoconstricción.
Se utiliza a concentración del 5%, actúa a los 3-5 min, tiene su máximo pico plasmático a los 60 min. y se metaboliza en 5-6 h. La solución al 10% produce elevada toxicidad sistémica y no se debe administrar.
Hay que tener siempre precaución en los enfermos hipertensos, coronarios, enfermas preeclámpsicas y con déficit de pseudocolinesterasa.
La dosis máxima recomendable de cocaína tópica en cavidad nasal es de 1,5 mgr/Kg. o 100 mgr en el adulto.
Lidocaina
Es un derivado amída y es el anestésico local más usado en el tracto respiratorio. Es vasodilatador y tiene sabor amargo. Se encuentra en preparaciones al 1%, 2%, 5%, gel al 2%, crema al 5% y spray al 10%. La solución más usada en la vía aérea superior es al 5% y su acción dura de 15-20 min. Al 2% es menos efectiva, aunque se puede utilizar en niños y en la vía aérea inferior.
La absorción de la lidocaína es menor en la vía aérea superior que en la inferior debido a su menor área de superficie. La dosis máxima de lidocaína para la anestesia tópica en el tracto respiratorio es de 3mg/kg. En la práctica, dosis de hasta 9,3 mg/kg se han usado sin toxicidad sistémica.
Existen otros anestésicos locales como la benzocaina ó la tetracaina que nosotros no la usamos por su gran toxicidad.
2.1.2 VASOCONSTRICTORES
La mucosa nasal está muy vascularizada y es muy propensa a sangrar siendo necesaria la utilización de anestésico local con vasoconstrictor cuando realizamos una anestesia tópica en la nariz. (Fig: 2)
Fig. 2
Lidocaína y oximetazolina
Oximetazolína al 0,1% (Utabón). Es un simpaticomimético que se usa como descongestionante nasal en spray o en gotas siendo tan efectivo como la cocaína para producir vasoconstricción nasal. Si usamos 5-10 gotas (0,5 ml) mezclado con 5 ml de lidocaína al 5% conseguimos buena analgésica y vasoconstricción.
Fenilefrina, agonista alfa que es un poderoso vasoconstrictor.
Nosotros utilizamos una mezcla de Lidocaina 5% (5ml) y Oximetazolina (1-2 ml) en la que empapamos cuatro lentinas, dos para cada orificio nasal.
2.2 TIPOS DE ANESTESIA LOCAL
2.2.1. ANESTESIA TÓPICA
La aplicación directa en las membranas mucosas del tracto respiratorio es un método fácil y efectivo, siendo el más común de todos. Hay diferentes maneras de aplicar la anestesia tópica:
Aplicación directa con jeringa o spray: gel de lidocaína en boca o nariz y lidocaína al 10% en spray en el suelo de la lengua y orofaringe. (Fig.3).
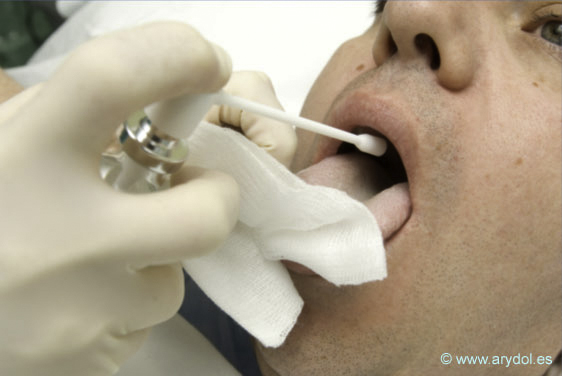
Fig. 3
Aplicación spray lidocaína
Aplicación con gasas ó lentinas: es útil para aplicar cocaína o lidocaína con vasoconstrictor en la cavidad nasal. Se utilizan un rinoscopio y unas pinzas especiales de ORL para meter las lentinas en el fondo de la cavidad nasal (lidocaína 5% 4-5 ml y oximetazolina 0,5-1ml). El anestésico local debe ser depositado en el espacio que existe tras el cornete inferior, a lo largo del suelo de la nariz hasta la coana, consiguiendo anestesiar la nariz y parte de la orofaringe (por gravedad).(Fig.3)
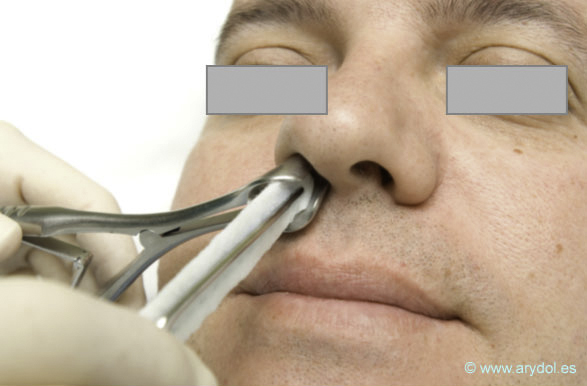
Fig. 4
Aplicación lentinas
Spray as you go[13] (SAYGO): Se utiliza el canal de trabajo del FOB para instilar el anestésico local en la membrana mucosa del tracto respiratorio. Como el canal de trabajo mide 60 cm. de largo y 1,5 mm. de diámetro, si colocamos una jeringa pequeña para hacer la aplicación, posiblemente el anestésico local se quede en el canal, en vez de caer en la mucosa del tracto respiratorio. Para evitar esto se puede hacer lo siguiente: cargar 1,5 ml. ó 2 ml. de lidocaína 5% en una jeringa de 10 ml. y el resto se llena de aire, quedando así una mezcla de aire y lidocaína. De esta manera, se crea una fuerza mayor cuando el émbolo es presionado y la lidocaína cae a la parte distal del canal de trabajo casi en forma de jet. (Fig. 5, 6 )
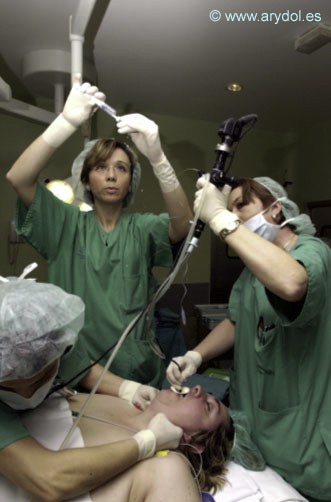
Fig. 5
Anestesia local ”as you go”
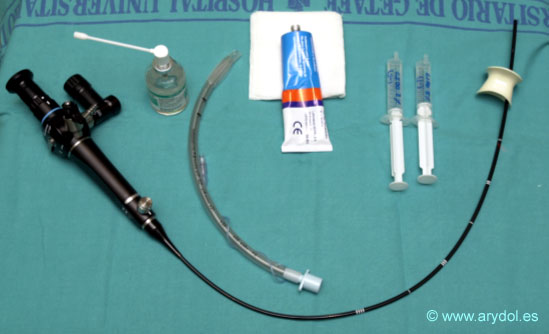
Fig. 6
También se puede instilar el anestésico local a través de un catéter epidural colocado en el canal de trabajo.
Normalmente esta maniobra debe hacerla un ayudante. Puede causar tos y al caer el spray se nublara la visión por el FOB. Se necesita paciencia, administra O2 o que el enfermo respire profundo para recuperar una buena visión.
2.2.2 NEBULIZADORES
Se puede anestesiar el tracto respiratorio con lidocaína a través de un nebulizador[5]. Las partículas mayores de 100 µm se concentrarán en la mucosa oral; las de 60-100 µm en la tráquea y bronquios principales, y entre 60-30 µm en los bronquios mayores.
En el nebulizador se ponen 4-6 ml de lidocaína al 5% y se libera el O2 con flujo de 8 litros. La técnica es fácil de administrar, segura, no invasiva y confortable para el paciente; la tos es mínima o ausente. Es muy útil en pacientes con aumento de la PIC, ojo abierto o columna cervical inestable. Requiere de 20 a 30 minutos para conseguir una buena analgesia.
Podemos anestesiar la vía aérea superior de forma completa con anestesia local, así lo hacemos nosotros en nuestro hospital, evitando los riesgos de los bloqueos nerviosos.
2.3.3 BLOQUEOS NERVIOSOS
Existen un gran número de nervios que inervan la vía aérea y a veces con la anestesia tópica no es suficiente, precisándose un bloqueo específico de cada nervio[6].
Conocer el bloqueo de los siguientes nervios es importante porque son de fácil realización, inicio de acción rápida e importante densidad de bloqueo.
1. Cavidad nasal:
Anatomía:
La cavidad nasal está inervada por múltiples fibras nerviosas, la mayoría deriva de dos orígenes: Ganglio esfenopalatino y nervio etmoidal anterior[10].
Ganglio esfenopalatino: es una pequeña estructura triangular situada en la fosa pterigopalatina que recibe ramas sensitivas del nervio maxilar superior que a su vez procede del nervio trigémino y de este ganglio salen entre otros los nervios palatinos mayor y menor. (Fig. 7)
Inerva a los cornetes nasales y a 2/3 posteriores de tabique nasal.
Nervio etmoidal anterior: es una de las ramas del ganglio ciliar situado en la cavidad orbitaria y es inaccesible a los bloqueos nerviosos.
Inerva al tercio anterior de las narinas.
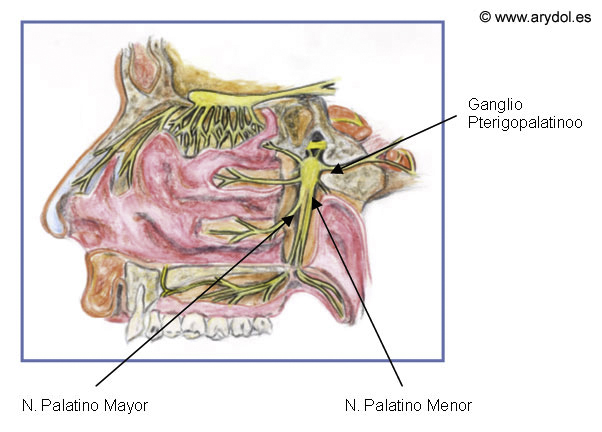
Fig. 7
Nervios Palatinos
Bloqueo de los nervios palatinos:
Abordaje oral: Se coloca al paciente en decúbito supino con una almohada bajo los hombros y con la boca abierta. Se precisa una aguja de punta fina con un ángulo de 120º (aguja espinal del nº 25 doblada a 2-3cm del extremo proximal), localizando con ella el agujero palatino mayor en la parte posterior del paladar duro, medialmente a la encía correspondiente al tercer molar. Entonces se introduce la aguja unos 4-5 cm. por dicho agujero, en dirección superior y con una ligera inclinación posterior, se aspira y se inyectan 2 ml. de lidocaína 2%con adrenalina 1:100,000. Todo el bloqueo se realizará lentamente para disminuir la estimulación simpática. (Fig.8, 9)
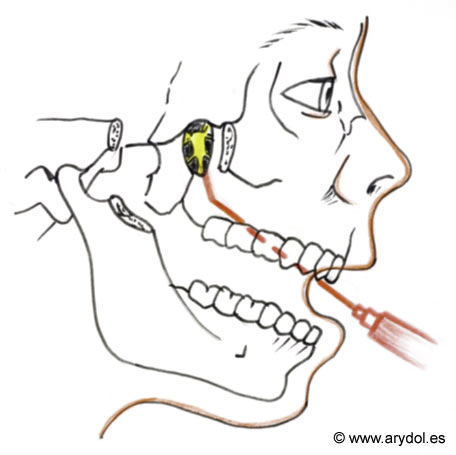
Fig. 8
Bloqueo g. pterigopalatino
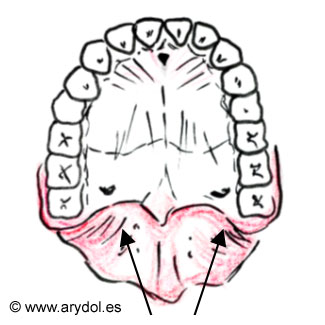
Fig. 9
Agujero palatino mayor (flechas)
Abordaje nasal: Existen dos abordajes, el primero se realiza con una torunda de algodón empapada con lidocaina 4-5% (3-4 ml.) y oximetazolina (0,5-1ml), pasando a lo largo del borde superior del cornete medio (en un ángulo de 45º al paladar duro) y dirigiéndose hacia atrás y abajo hasta la pared posterosuperior de la nasofaringe. En el segundo se usa una cánula intravenosa del nº 20G de plástico dirigiéndose al mismo lugar descrito en el abordaje anterior con el mismo anestésico[8].
Observaciones:
La cavidad nasal se anestesia preferentemente de forma tópica, porque el bloqueo de los nervios palatinos puede asociarse a lesión vascular y el nervio etmoidal anterior es inaccesible.
2. Orofaringe:
Anatomía:
La orofaringe esta inervada por el trigémino (V), facial (VII), glosofaringeo (IX) y vago(X). Nervio glosofaringeo sale del cráneo entre los vasos carotídeos y la yugular interna hacia la pared lateral de la faringe y termina en la base de la lengua[9]. (Fig. 10)
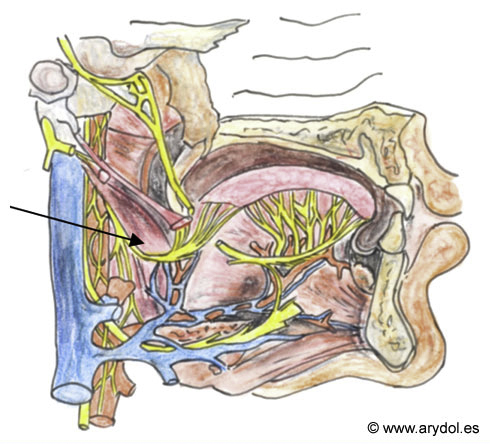
Fig. 10
N. Glosofaríngeo (flecha)
La lengua está inervada en su 2/3 anteriores por el trigémino y el 1/3 posterior por el facial, glosofaríngeo y vago.
El nervio glosofaríngeo (rama lingual) inerva la vallécula, la superficie anterior de epiglotis, las paredes posterior y lateral de faringe y los pilares amigdalinos.
Bloqueo del nervio glosofaríngeo:
El reflejo nauseoso se produce por estimulación de los receptores profundos encontrados en el tercio posterior de la lengua que no son fácilmente alcanzados por difusión de anestesia tópica en la mucosa.
Se debe bloquear el nervio glosofaríngeo de forma bilateral cuando se quiere abolir el reflejo nauseoso completamente.
Bloqueo anterior: inyección en el territorio palatoglósico.
El paciente permanece en posición sentado y el médico que va a realizar el bloqueo se sitúa en el lado contralateral al nervio que va a bloquear. Con una mano se desplaza la lengua medialmente, mientras que con la otra se dirige una aguja espinal del nº 25 a lo largo del suelo de la boca entre la lengua y el diente, hacia un fondo de saco formado por la base del arco palatogloso[11]. Se inserta la aguja en la base del fondo de saco y se avanza 0,25-0,5 cm. Se aspira y, si aparece aire se retira ya que esto indica que el pinchazo ha sido demasiado profundo, si observa sangre retirar la aguja y redirigirla más medialmente. Se inyectan 2 ml de lidocaína 1% ó 2%. (Fig.11, 12 )
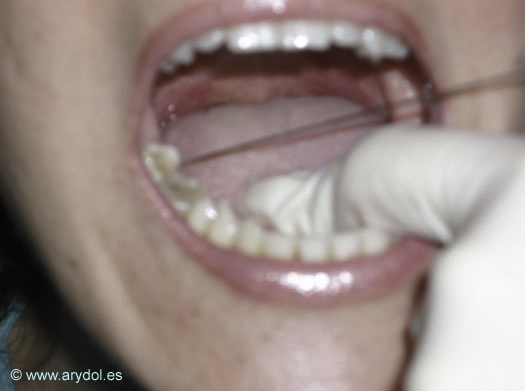
Fig. 11
Bloqueo anterior N. Glosofaríngeo
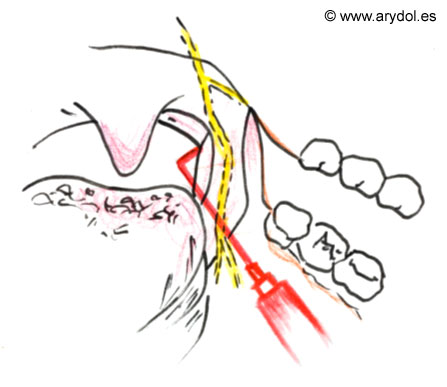
Fig. 12
Bloqueo posterior: inyección en el territorio palatofaríngeo.
Bloquea al nervio más cerca de su origen que el abordaje anterior. El paciente permanece en posición sentada y el médico se sitúa en el lado ipsilateral del nervio a bloquear. Se le pide al paciente que abra la boca lo máximo posible y con un depresor se desplaza la lengua caudal y medialmente visualizándose el paladar blando, úvula, arco palatogloso, lecho amigdalar y arco palatofaringeo. Utilizando una aguja amigdalar del nº 23 se inserta en la pared orofaringea, detrás del arco palatofaringeo. Tras profundizar con la aguja 1 cm. se aspira y se deposita unas dosis test de 0,25-0,5 ml de lidocaina 2% administrándose posteriormente hasta 3 ml.
La inyección es siempre bilateral, bloqueándose las fibras sensoriales (faríngeas, linguales y amigdalares) y la rama motora del músculo estilofaríngeo, por lo que la aparición de complicaciones puede ser mayor.
Observaciones:
La mayoría de las veces es suficiente la anestesia tópica para anestesiar la orofaringe y permitir la instrumentación de la vía aérea. Un problema que podemos encontrar es la presencia de un reflejo nauseoso importante que se eliminaría con el bloqueo del nervio glosofaringeo bilateral aconsejando el abordaje anterior porque el posterior presenta mayor riesgo de inyección intrarterial al encontrarse muy próxima la carótida.
3. Región laringea supraglótica:
Anatomía:
La región supraglótica está inervada por el n. laríngeo superior, es una rama del nervio Vago (X), y se divide en nervio laríngeo externo e interno. El n. laríngeo externo no tiene distribución sensitiva. El n. laríngeo interno inerva la base de la lengua, vallecula, epiglotis, territorio arietoepíglotico, aritenoides y mucosa, pero excluye las cuerdas vocales.
Se desplaza profundo a la arteria carótida y anteriormente hasta el cuerno del hueso hioides donde se divide en rama externa e interna. La rama interna perfora la membrana tirohioidea acompañando a la arteria y a la vena laríngea superior. El nervio entra en el espacio pegado a la mucosa que cubre a la fosa piriforme y al espacio preepiglótico. (Fig. 13)
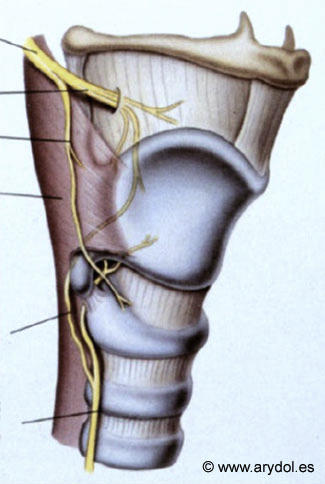
Fig. 13
N. Laringeo Superior y N. Recurrente
Bloqueo del nervio laringeo superior: (Fig.14)
Estando el paciente en decúbito supino y con la cabeza ligeramente extendida, se palpa el asta del tiroides y la del cartílago hioides en la cara lateral el cuello. Se introduce en un punto entre estosy perpendicularmente a la piel, una aguja de calibre 25 con una profundidad de 1 cm, notándose una sensación de estallido cuando la aguja atraviesa el ligamento tirohioideo, y se inyectan 2 ml de lidocaina 2% con adrenalina 1/200,000.
El bloqueo se repite en el lado opuesto.
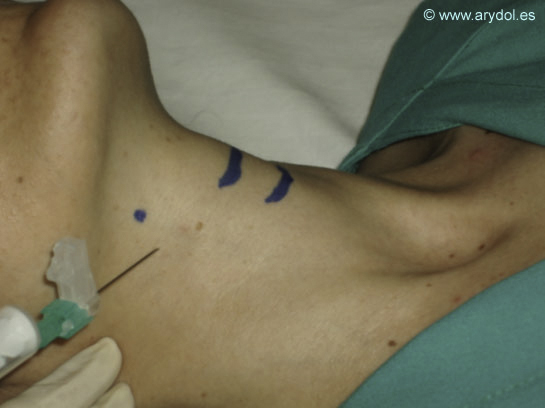
Fig. 14
Bloqueo N. Laringeo Superior
Observaciones:
Las formas más usadas para anestesiar la laringe supraglótica son:
Anestesia tópica: la anestesia aplicada en orofaringe cae por gravedad en la zona superior glótica.
SAYGO: el anestésico se pone tan pronto como la epiglotis empieza a verse. Normalmente se administran 2 ml de lidocaína al 5% en la epiglotis antes de que la punta del FOB entre en la glotis. Las cuerdas vocales no se paralizan del todo.
Bloqueo del nervio laríngeo superior: se usa menos frecuentemente que los anteriores porque pude presentar mayor número de complicaciones como inyección vascular, reacciones vagales severas...
4. Región laringea infraglótica:
Anatomia:
La anatomía de esta zona corresponde a cuerdas vocales y tráquea, y su inervación se hace por los nervios laríngeos inferiores o recurrentes, que son rama del nervio Vago (X).
Las fibras sensoriales y motoras van juntas, por lo que el bloqueo del nervio recurrente no se debe hacer, ya que podría resultar en una parálisis bilateral de las cuerdas vocales y obstrucción de la vía aérea.
Métodos Anestésicos:
- Spray as you go (SAYGO):
- Tras pasar las cuerdas vocales con el FOB, se instilan por el canal de trabajo 2 ml de lidocaína al 2% para anestesiar la zona traqueal por donde se va a insertar el TET.
- Anestesia translaríngea (punción cricotiroidea) (Fig. 14)
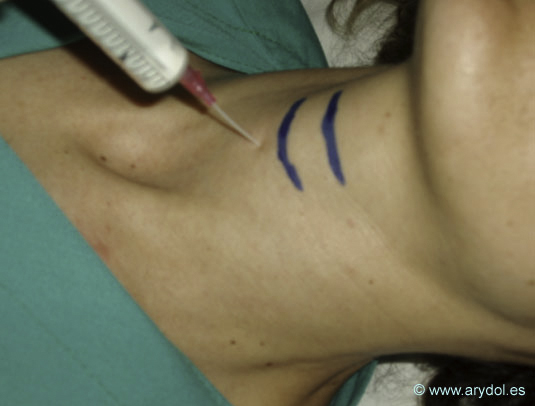
Fig. 15
Bloqueo translaríngeo
-
- Identificar el margen inferior del cartílago tiroides; el espacio por debajo y superior al cartílago cricoide es la membrana cricotiroidea.
- Se conecta una cánula intravenosa de calibre nº 20 a una jeringa en la que se han cargado 2 ml de lidocaina al 5%. Se realiza la punción en el lugar indicado anteriormente y se dirige caudalmente aspirando hasta que sale aire. Después se retira la aguja y se deja la cánula.
- Se inyecta el anestésico al final de una espiración normal y así se anestesia la zona inferior a las cuerdas vocales y superior a la carina. Lo normal es que el enfermo tosa y así se consigue la propagación del anestésico local.
3. PREPARACIÓN DEL PACIENTE PARA FIBROSCOPIO DESPIERTO
Todo lo que expliquemos a continuación referido a la introducción del fibroscopio, lo podemos aplicar a cualquier dispositivo de vía aérea que queramos utilizar con el paciente despierto.
Para la realización correcta de una fibroscopia con paciente despierto, precisamos una gran colaboración por su parte, por lo que es muy importante informar exhaustivamente del procedimiento y tener su consentimiento.
La fibroscopia en paciente despierto se puede realizar por vía oral o nasal; nosotros preferimos por la nariz porque nos parece que la llegada a la glotis es más directa.
La realización de una correcta fibroscopia nasal despierto precisa de una preparación adecuada de la nariz con vasoconstrictores y anestésicos locales para evitar la hemorragia y el dolor.
Es conveniente sedar al paciente, para disminuir su ansiedad y producir amnesia. Podemos utilizar:
- Benzodiacepinas: Lorazepan y Midazolam.
- Opioides[14]: No disminuyen la ansiedad pero son moderados sedantes y buenos analgésicos. Hay que tener cuidado porque pueden producir depresión respiratoria.
La mejor fórmula es la mezcla de midazolan (2-4 mg) y remifentanilo en perfusión (0,04-0,09 microg/Kg/m).
En casos de enfermo no colaborador y VAD difícil se puede usar ketamina y midazolan.
Para mejorar la visión del campo quirúrgico se deben disminuir las secreciones con antisialogogos; al disminuir las secreciones, el anestésico local hace mayor contacto con la mucosa y favorece su absorción teniendo así mayor duración de acción.
Los anticolinérgicos son los fármacos que realizan esta acción y los más importantes son:
- Atropina: débil antisialogogo que produce taquicardia. Es el único disponible en España.
- Escopolamina: potente antisialogogo que produce sedación y amnesia. En mayores de 60 años causa confusión y desorientación porque atraviesa la barrera hematoencefálica.
- Glicopirrolato: moderado antisialogogo que no cruza la barrera hematoencefálica por lo que no produce sedación. Sería el anticolinérgico ideal.
También es conveniente, realizar profilaxis de aspiración:
- Bloqueantes H2 (Ranitidina) para reducir el contenido ácido del estómago.
- Antagonista dopaminérgico (Metoclopramída) para estimular la motilidad del tracto gastroesofágico superior, aumentando el tono del esfínter esofágico inferior que previene los vómitos.
El paciente debe estar monitorizado durante la realización de todo el proceso y es recomendable su oxigenación (Fig.16). La mejor manera consiste en colocar unas gafas nasales por nariz o boca, según por donde introduzcamos el FBO al enfermo, o por el canal de trabajo del FOB. Este último método, además de dar oxigeno, empuja las secreciones arrastrándolas de la punta del FOB y ayuda a desempañar las lentes. Con esta técnica se han descrito distensión gástrica con rotura del estómago, por lo que no se debe administrar a más de 5 l. por minuto.
Fig. 16
Oxigenación y monitorización
El proceso que seguimos en nuestro hospital es el siguiente:
Pasamos al paciente a la sala de reanimación, le informamos del procedimiento y obtenemos su consentimiento.
Le monitorizamos y le ponemos unas gafas nasales con O2 a 3 lpm y comenzamos la anestesia local tópica de todas las estructuras:
Cavidad nasal: lentinas de lidocaina 5% (5ml) y oximetazolina (1ml)
Orofaringe: spray de lidocaina 10% en la base de la lengua.
Laringe supraglótica: lidocaina 5% 2ml por el canal de trabajo del fibroscopio.
Laringe infraglótica: lidocaina 2% 2ml por el canal de trabajo del fibroscopio.
La anestesia de la cavidad nasal se lleva a cabo en la sal de reanimación, tras sedar al paciente con 2mg de midazolam iv. Esperamos unos 10 minutos y a continuación pasamos al quirófano, donde continuamos con la misma oxigenación y monitorización, y se complementa la sedación con remifentanilo en perfusión (0,04-0,09 microg/Kg /m). En este momento procedemos a completar la anestesia local del resto de las estructuras y realizar la intubación.
4. CONCLUSIONES
- En nuestro hospital, para la intubación despierto con fibroscopio utilizamos principalmente anestesia tópica, dejando los bloqueos nerviosos para cuando fracasa ésta.
- Consideramos muy importante la colaboración del paciente, una explicación correcta y sencilla de la técnica y destacar el motivo del uso de la misma.
- Recomendamos realizar todo el proceso bajo una adecuada sedación y oxigenación.
- Se debe aplicar la anestesia tópica en cada una de las estructuras por las que pasará el fibroscopio.
- Es aconsejable entregar al paciente ó a la familia un informe sobre la técnica usada y los motivos para su utilización.
5. BIBLIOGRAFIA
- Best practice and research clinical anesthesiology. Difficult airway management. Volumen 19. Nº 4. 2005.(Actualmente creemos que esta es la revisión más completa y actualizada del manejo de la VAD
- American Society of Anesthesilogists Task Force on management of the difficult Airway. Practice Guidelines for Management of the Difficult Airway. Anesthesiology 1993; 78:597-602
- American Society of Anesthesilogists Task Force on management of the difficult Airway. Practice Guidelines for Management of the Difficult Airway. Anesthesiology 2003; 98: 1269-77
- Henderson J.J. Popat M.T, Latto I.P. Difficult Airway Society guidelines for managament of the unanticipated dificult intubation. Anaesthesia, 2004, 59, pg 675-694
- Gene N.Peterson, MD.,Ph.D., Karen B. Domino: Manegement of the Difficult Airway. Anesthesiology 2005; 103:33-9
- Lauren C, berkow. Strategies for airway management. Best practice & Research Clinical Anesthesiology 2004; 4:531-548
- Best practice and research clinical anesthesiology. Difficult airway management. Volumen 19. Nº 4. 2005
- Snell, Katz. Anatomía clínica para anestesiólogos. Editorial Médica Panamericana.
- Sobotta, Becher. Atlas de anatomía humana. Ediciones Toray 1974
- Frank H. Setter. Atlas de anatomía humana. 3º Edición. Masson. 2003
- Carin A. Hagberg. Benumof Airway management 2ª edición. Mosby Elservier.2006
- M.L.Mariscal, M.L Pindado. Manejo actual de la vía aérea difícil. Ergon. 2007
- Popat M. Practical Fibreoptical intubation. 1st Ed. Oxford: Butterworth Heinemann. 2001